Артеріальна гіпертензія (АГ) в Російській Федерації (РФ) залишається однією з найбільш значущих медико-соціальних проблем. Це пов’язано з широким розповсюдженням цього захворювання (близько 40% дорослого населення РФ має підвищений рівень артеріального тиску), а також з тим, що АГ є найважливішим фактором ризику основних серцево-судинних захворювань — інфаркту міокарда та мозкового інсульту.
Постійне Стійке підвищення артеріального тиску (АТ) до 140/90 мм. рт. ст. і вище — ознака Артеріальної гіпертензії (гіпертонічної хвороби).
До факторів ризику, що сприяють маніфестації артеріальної гіпертензії відносяться:
Вік (чоловіки старші 55 років, жінки старше 65 років)
Куріння
малорухливий спосіб життя,
Ожиріння (об’єм талії більше 94 см для чоловіків і більше 80 см для жінок)
Сімейні випадки ранніх серцево-судинних захворювань (у чоловіків молодше 55 років, у жінок молодше 65 років)
Величина пульсового артеріального тиску у літніх (різниця між систолічним (верхнім) і діастолічним (нижнім) артеріальним тиском). У нормі вона становить 30-50 мм рт ст.
Глюкоза плазми натще 5,6-6,9 ммоль/л
Дисліпідемія: загальний холестерин більше 5,0 ммоль/л, холестерин ліпопротеїди низької щільності 3,0 ммоль/л і більше, холестерин ліпопротеїди високої щільності 1,0 ммоль/л і менше для чоловіків і 1,2 ммоль/л і менше для жінок, тригліцериди більше 1,7 ммоль/л
Стресові ситуації
зловживання алкоголем,
Надмірне вживання солі (більше 5 грам на добу).
Також розвитку АГ сприяють такі захворювання та стани, як:
Цукровий діабет (глюкоза в плазмі натще 7,0 ммоль/л і більше при повторних вимірах, а також глюкоза в плазмі крові після їжі 11,0 ммоль/л і більше)
Інші ендокринологічні захворювання (феохромоцитома, первинний альдостеронизм)
Захворювання нирок та ниркових артерій
Прийом лікарських препаратів і речовин (глюкокортикостероїди, нестероїдні протизапальні препарати, гормональні протизаплідні засоби, еритропоетин, кокаїн, циклоспорин).
Знаючи причини захворювання, що можна попередити розвиток ускладнень. У групі ризику знаходяться літні люди.
Відповідно до сучасної класифікації, прийнятої Всесвітньою організацією охорони здоров’я (ВООЗ), АГ ділиться на:
1 ступінь: Підвищення АТ 140-159/90-99 мм ртст
2 ступінь: Підвищення АТ 160-179/100-109 мм ртст
3 ступінь: Підвищення АТ до 180/110 мм ртст і вище.
Показники АТ отримані в домашніх умовах, можуть стати цінним доповненням при контролі за ефективністю лікування і є важливими при виявленні АГ. Завдання пацієнта — вести щоденник самоконтролю артеріального тиску, де фіксуються показники артеріального тиску і пульсу при вимірюванні, як мінімум, вранці, в обід, ввечері. Можливе внесення коментарів щодо здорового способу життя (підйом, прийом їжі, фізична активність, стресові ситуації).
Техніка вимірювання АТ:
Швидко накачати повітря в манжету до рівня тиску на 20 мм ртст, що перевищує систолічний артеріальний тиск (САД), за зникнення пульсу
АТ вимірюють з точністю до 2 мм ртст
Знижувати тиск в манжеті зі швидкістю приблизно 2 мм ртст в 1 секунду
Рівень тиску, при якому з’являється 1-й тон, відповідає САД
Рівень тиску, при якому відбувається зникнення тонів відповідає діастолічному артеріальному тиску (ДАД)
Якщо тони дуже слабкі, слід підняти руку і виконати кілька стискаючих рухів кистю, потім повторити вимірювання, при цьому не слід сильно здавлювати артерію мембраною фонендоскопа
При первинному вимірі фіксують АТ на обох руках. Надалі, вимірювання проводять на тій руці, на якій АТ вище
У хворих з цукровим діабетом і у осіб, які отримували антигіпертензивні засоби, слід також провести вимірювання АТ через 2 хвилини перебування в положенні стоячи.
Хворі з АГ відчувають біль у голові (часто в скроневої, потиличної області), епізоди запаморочення, швидка втома, поганий сон, можливе виникнення болю в серці, порушення зору.
Ускладнюється захворювання гіпертонічними кризами (коли різко підвищується АТ до високих цифр, виникає прискорене сечовипускання, головний біль, запаморочення, серцебиття, відчуття жару); порушенням функції нирок — нефросклероз; інсультами, внутрішньомозковим крововиливом; інфарктом міокарда.
Для профілактики ускладнень хворим з АГ необхідно постійно контролювати свій артеріальний тиск і приймати спеціальні антигіпертензивні препарати.
Якщо людину турбують вищевказані скарги, а також тиск 1-2 рази в місяць — це привід звернутися до терапевта або кардіолога, які призначать необхідні обстеження, і в подальшому визначать подальшу тактику лікування. Тільки після проведення необхідного комплексу обстеження можливо говорити про призначення лікарської терапії.
Самостійне призначення лікарських препаратів може загрожувати розвитком небажаних побічних ефектів, ускладнень і може мати смертельний результат! Забороняється самостійне використання лікарських засобів за принципом «допомогло знайомим» або вдаватися до рекомендацій фармацевтів в аптечних мережах!!! Застосування антигіпертензивних препаратів можливе тільки за призначенням лікаря!
Основна мета лікування хворих з АГ полягає у максимальному зниженні ризику розвитку серцево-судинних ускладнень і смерті від них!
1. Заходи щодо зміни способу життя:
Відмова від куріння
Нормалізація маси тіла
Споживання алкогольних напоїв менше 30 г/добу алкоголю для чоловіків і 20 г/добу для жінок
Збільшення фізичного навантаження – регулярна аеробна (динамічна) навантаження по 30-40 хв не менше 4 разів на тиждень
Зниження споживання кухонної солі до 3-5 г/добу
Зміна режиму харчування зі збільшенням споживання рослинної їжі, збільшенням у раціоні калію, кальцію (міститься в овочах, фруктах, зернових) і магнію (міститься в молочних продуктах), а також зменшення споживання тваринних жирів.
Дані заходи призначають усім пацієнтам з артеріальною гіпертензією, у тому числі, які отримують антигіпертензивні препарати. Вони дозволяють: знизити артеріальний тиск, зменшити потребу в антигіпертензивних препарати, сприятливо вплинути на наявні фактори ризику.
2. Медикаментозна терапія
Сьогодні ми поговоримо саме про цих препаратах — сучасних засобах для лікування артеріальної гіпертензії.
Артеріальна гіпертензія – хронічне захворювання, що вимагає не тільки постійного контролю артеріального тиску, але і постійного прийому лікарських препаратів. Не існує курсу антигіпертензивної терапії, всі препарати приймаються невизначено довго. При неефективності монотерапії, проводиться підбір препаратів з різних груп, нерідко комбінуючи кілька лікарських препаратів.
Як правило, бажання пацієнта з АГ — придбати самий сильний, але не дорогий препарат. Однак, необхідно розуміти, що такого не існує.
Які ж препарати для цього пропонують пацієнтам, які страждають підвищеним тиском?
Кожен антигіпертензивний препарат має своїм механізмом дії, тобто впливають на ті чи інші «механізми» підвищення артеріального тиску:
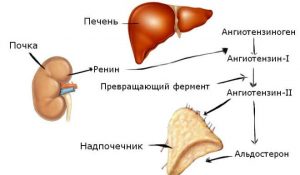
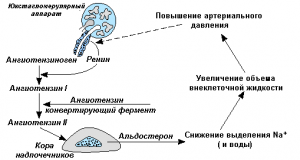
а) Ренін-ангіотензинова система — в нирках виробляється речовина проренин (при зниженні тиску), яке переходить в крові у ренін. Ренін (протеолітичний фермент) взаємодіє з білком плазми крові — ангиотензиногеном, в результаті утворюється неактивна речовина ангіотензин I. Ангіотензин при взаємодії з ангиотезинпревращающим ферментом (АПФ) переходить в активну речовину ангіотензин II. Ця речовина сприяє підвищенню артеріального тиску, звуженню судин, збільшення частоти і сили серцевих скорочень, порушення симпатичної нервової системи (що теж призводить до підвищення артеріального тиску), посилення вироблення альдостерону. Альдостерон сприяє затримці натрію і води, що теж підвищує ПЕКЛО. Ангіотензин II — одне з найсильніших судинозвужувальних речовин в організмі.
б) Кальцієві канали клітин нашого організму кальцій в організмі знаходиться у зв’язаному стані. При надходженні кальцію через спеціальні канали в клітину відбувається утворення скоротливого білка актоміозину. Під його дією судини звужуються, серце починає скорочуватися сильніше, підвищується тиск і збільшується частота серцевих скорочень.
в) Адренорецептори — в нашому організмі в деяких органах знаходяться рецептори, подразнення яких впливає на артеріальний тиск. До таких рецепторів відносяться альфа-адренорецептори (α1 і α2) і бета-адренорецептори(β1 і β2).Стимуляція α1-адренорецепторів призводить до підвищення артеріального тиску, α2-адренорецепторів – до зниження артеріального тиску.α-адренорецептори, розташовані в артеріолах. β1-адренорецептори локалізуються в серці, нирках, їх стимуляція призводить до збільшення частоти серцевих скорочень, підвищення потреби міокарда в кисні і підвищенню артеріального тиску. Стимуляція β2-адренорецепторів, розташованих у бронхіолах, викликає розширення бронхіол і зняття бронхоспазму.
г) Сечовидільна система — в результаті надмірної кількості води в організмі АТ підвищується.
д) Центральна нервова система — порушення центральної нервової системи, підвищує ПЕКЛО. У мозку знаходяться судинорухові центри, що регулюють рівень артеріального тиску.
Отже, ми розглянули основні механізми підвищення артеріального тиску в організмі людини. Настав час перейти до засобів для зниження тиску (антигіпертензивним), які впливають на ці самі механізми.
Класифікація засобів при артеріальній гіпертензії
Сечогінні засоби(діуретичні)
Блокатори кальцієвих каналів
Бета-адреноблокатори
Засоби, що діють на ренін-ангиотензивную систему
Інгібітори ангіотензинперетворюючого ферменту (АПФ)
Блокатори (антагоністи) ангиотензивных рецепторів (сартани)
Нейротропні засоби центральної дії
Засоби, що діють на центральну нервову систему (ЦНС)
Альфа-адреноблокатори
1. Сечогінні засоби (діуретики)
В результаті виведення з організму надмірної кількості рідини знижується артеріальний тиск. Сечогінні засоби перешкоджають зворотному всмоктуванню іонів натрію, які в результаті виводяться назовні і захоплюють за собою воду. Крім іонів натрію діуретики вимивають з організму іони калію, які необхідні для роботи серцево-судинної системи. Існують сечогінні засоби, зберігаючі калій.
Представники:
Гідрохлоротіазид (Гіпотіазид) — 25мг, 100мг, входить до складу комбінованих препаратів; Не рекомендується тривале використання в дозуванні вище 12,5 мг, у зв’язку з можливим розвиток цукрового діабету 2 типу!
Індапамід (Арифонретард, Равел СР, Індапамід МВ, Индап, Ионик ретард, Акрипамидретард) — частіше дозування 1,5 мг.
Триампур (комбініровнний діуретик, що містить калийсберегающий триамтерен та гідрохлоротіазид);
Спіронолактон (Верошпірон, Альдактон). Володіє значущим побічним ефектом (у чоловіків викликає розвиток гінекомастії, мастодинії).
Эплеренон (Инспра) — часто застосовується у пацієнтів з хронічною серцевою недостатністю, не викликає розвиток гінекомастії і мастодинії.
Фуросемід 20мг, 40мг. Препарат короткого, але швидкого дії. Гальмує реабсорбцію іонів натрію у висхідному коліні петлі Генле, проксимальних і дистальних канальцях. Збільшує виведення бікарбонатів, фосфатів, кальцію, магнію.
Торасемид (диувер) – 5мг, 10мг, є петльовим діуретиком. Основний механізм дії препарату обумовлений оборотним зв’язуванням торасемида з контранспортером іонів натрію/хлору/калію, розташованим в апікальній мембрані товстого сегмента висхідної частини петлі Генле, внаслідок чого знижується або повністю інгібується реабсорбція іонів натрію і зменшується осмотичний тиск внутрішньоклітинної рідини і реабсорбція води. Блокує альдостероновые рецептори міокарда, зменшує фіброз і покращує діастолічну функцію міокарда. Торасемид в меншій мірі, ніж фуросемід, викликає гіпокаліємію, при цьому він проявляє велику активність, і триваліше його дія.
Діуретики призначають в комплексі з іншими антигіпертензивними препаратами. Препарат індапамід — єдине сечогінний, що застосовуються при АГ самостійно.
Сечогінні швидкої дії (фуросемід) небажано застосовувати систематично при АГ, їх приймають при екстрених станах.
При застосуванні діуретиків важливо приймати препарати калію курсами до 1 місяця.
Блокатори кальцієвих каналів
Блокатори кальцієвих каналів (антагоністи кальцію) — гетерогенна група лікарських засобів, що мають однаковий механізм дії, але розрізняються по ряду властивостей, в тому числі, по фармакокінетиці, тканинної селективності, вплив на частоту серцевих скорочень.
Інша назва цієї групи — антагоністи іонів кальцію.
Виділяють три основні підгрупи АК: дигидропиридиновые (основний представник – ніфедипін), фенілалкіламіну (основний представник – верапаміл) і бензотіазепіна (основний представник – дилтіазем).
Останнім часом їх почали підрозділяти на дві великі групи залежно від впливу на частоту серцевих скорочень. Дилтіазем і верапаміл відносять до так званих “урежающим ритм” антагоністів кальцію (недигидропиридиновые). В іншу групу (дигидропиридиновые) входять амлодипін, ніфедипін і всі інші похідні дигідропіридину, що збільшують або не змінюють частоту серцевих скорочень.
Блокатори кальцієвих каналів застосовуються при артеріальній гіпертензії, ішемічної хвороби серця (протипоказані при гострих формах!) і аритміях. При аритміях застосовуються не всі блокатори кальцієвих каналів, а тільки пульсурежающие.
Представники:
Пульсурежающие (недигидропиридиновые):
Верапаміл 40мг, 80мг (пролонговані: Изоптин СР, Верогалид ЕР) — дозування 240мг;
Дилтіазем 90мг (Алтиазем РР)- дозування 180мг;
Наступні представники (дигидропиридиновые похідні) не застосовуються при аритмії: Протипоказані при гострому інфаркті міокарда і нестабільної стенокардії!!!
Ніфедипін (Адалат, Кордафлекс, Кордафен, Кордипин, Коринфар, Нифекард, Фенігідін) — дозування 10 мг, 20 мг; НифекардXL 30мг, 60мг.
Амлодипін (Норваск, Нормодипин, Тенокс, Корді Кор, Ес Корді Кор, Кардилопин, Калчек,
Амлотоп, Омеларкардио, Амловас) — дозування 5мг, 10мг;
Фелодипін (Плендил, Фелодип) — 2,5 мг, 5 мг, 10мг;
Німодипін (Нимотоп) — 30мг;
Лацидипін (Лаципил, Сакур) — 2мг, 4мг;
Лерканидипин (Леркамен) — 20мг.
З побічних дій дигідропіридинових похідних можна вказати набряки, переважно нижніх кінцівок головний біль, почервоніння обличчя, почастішання пульсу, почастішання сечовипускання. Якщо набряки зберігаються, необхідно замінити препарат.
Леркамен, який є представником третього покоління антагоністів кальцію, у зв’язку з більш високою селективністю до повільним кальцієвим каналам, викликає набряки меншою мірою порівняно з іншими представниками даної групи.
Бета-адреноблокатори
Існують засоби, що не вибірково блокують рецептори — неселективного дії, вони протипоказані при бронхіальній астмі, хронічної обструктивної хвороби легень (ХОЗЛ). Інші засоби вибірково блокують тільки бета-рецептори серця — селективну дію. Всі бета-блокатори перешкоджають синтезу проренина в нирках, тим самим блокуючи систему ренін-ангіотензин. У зв’язку з цим, судини розширюються, АТ знижується.
Представники:
Метопролол (Беталок ЗОК 25мг, 50мг, 100мг, Эгилок ретард 25мг, 50мг, 100мг, 200мг, Эгилок С, Вазокардинретард 200 мг, Метокардретард 100 мг);;
Бісопролол (Конкор, Коронал, Біол, Бисогамма, Кординорм, Нипертен, Бипрол, Бидоп, Арител) — найчастіше дозування 5мг, 10мг;
Небіволол (Небилет, Бинелол) — 5 мг, 10 мг;
Бетаксолол (Локрен) — 20 мг;
Карведилол (Карветренд, Кориол, Таллитон, Дилатренд, Акридиол) — в основному доза 6,25 мг, 12,5 мг, 25мг.
Препарати цієї групи застосовуються при АГ, що поєднується з ішемічною хворобою серця та аритміями.
Короткодействующие препарати, використання яких не раціонально при гіпертонічній хворобі: анаприлін (обзидан), атенолол, пропранолол.
Основні протипоказання до бета-блокаторів:
бронхіальна астма;
знижений тиск;
синдром слабкості синусового вузла;
патології периферичних артерій;
брадикардія;
кардіогенний шок;
атріовентрикулярна блокада другого або третього ступеня.
Засоби, що діють на ренін-ангиотензиновную систему
Препарати діють на різні етапи утворення ангіотензину II. Одні інгібують (пригнічують) ангіотензинперетворюючий фермент, інші блокують рецептори на які діє ангіотензин II. Третя група інгібує ренін, представлена лише одним препаратом (алискирен).
Інгібітори ангіотензинперетворюючого ферменту (АПФ)
Ці препарати перешкоджають переходу ангіотензину I в активний ангіотензин II. В результаті в крові знижується концентрація ангіотензину II, судини розширюються, тиск знижується.
Представники (в дужках вказані синоніми — речовини з одним і тим же хімічним складом):
Каптоприл (Капотен) доза 25мг, 50мг;
Еналаприл (Ренитек, Берлиприл, Рениприл, Эднит, Енап, Энаренал, Енам) — дозування найчастіше 5мг, 10мг, 20мг;
Лізиноприл (Диротон, Даприл, Лизигамма, Лизинотон) — дозування найчастіше 5мг, 10мг, 20мг;
Периндоприл (Престариум А, Перинева) — Периндоприл — дозування 2,5 мг, 5 мг, 10мг. Перинева – дозування 4мг, 8мг.;
Раміприл (Тритаце, Амприлан, Хартія, Пирамил) — дозування 2,5 мг, 5 мг, 10мг;
Хинаприл (Аккупро) — 5мг, 10мг, 20мг, 40мг;
Фозиноприл (Фозикард, Моноприл) —у дозі 10мг, 20мг;
Трандолаприл (Гоптен) — 2мг;
Зофеноприл (Зокардис) — дозування 7,5 мг, 30мг.
Препарати випускаються в різних дозуваннях для терапії з різним ступенем підвищення артеріального тиску.
Особливістю препарату Каптоприл (Капотен) є те, що він через свою нетривалість дії раціональний тільки при гіпертонічних кризах.
Яскравий представник групи Еналаприл і його синоніми використовуються дуже часто. Цей препарат не відрізняється тривалістю дії, тому приймають 2 рази на день. Взагалі, повний ефект від игибиторов АПФ можна спостерігати після 1-2 тижнів застосування препаратів. В аптеках можна зустріти різноманітні дженерики (аналоги) еналаприлу, тобто більш дешеві, містять еналаприл препарати, які виробляють дрібні фірми-виробники. Про якість дженеріков ми міркували в іншій статті, тут же варто відзначити, що комусь дженерики еналаприлу підходять, на кого не діють.
Інгібітори АПФ викликають побічний ефект — сухий кашель. У випадках розвитку кашлю інгібітори АПФ замінюють препаратами іншої групи.
Дана група препаратів протипоказане при вагітності, має тератогенний ефект у плоду!
Блокатори (антагоністи) ангиотензиновых рецепторів (сартани)
Ці засоби блокують ангиотензиновые рецептори. В результаті ангіотензин II не взаємодіє з ними, судини розширюються, АТ знижується
Представники:
Лозартан (Козаар 50мг, 100мг; Лозап 12.5 мг, 50мг, 100мг; Лориста 12,5 мг, 25мг, 50мг, 100мг; Вазотенз 50мг, 100мг);
Эпросартан (Теветен ) — 400мг, 600мг;
Валсартан (Диован 40мг, 80мг, 160мг, 320мг; Вальсакор 80мг, 160мг, 320мг, Валз 40мг, 80мг, 160мг; Нортиван 40мг, 80мг, 160мг; Валсафорс 80мг, 160мг);
Ірбесартан (Апровель) — 150мг, 300мг;
Кандесартан (Атаканд) — 8мг, 16мг, 32мг;
Телмисартан (Микардис) — 40мг, 80 мг;
Олмесартан (Кардосал) — 10мг, 20мг, 40мг.
Так само, як і попередники, дозволяють оцінити повне дію через 1-2 тижні після початку прийому. Не викликають сухого кашлю. Не слід застосовувати під час вагітності! При виявленні вагітності в період лікування, гіпотензивна терапія препаратами даної групи повинна бути припинена!
Нейротропні засоби центральної дії
Нейротропні препарати центральної дії впливають на судиноруховий центр в головному мозку, знижуючи тонус.
Моксонідин (Физиотенз, Моксонитекс, Моксогамма) — 0,2 мг, 0,4 мг;
Рилменідин (Альбарел (1мг) — 1мг;
Метилдопа (Допегіт) — 250 мг.
Першим представником цієї групи є клофелін, широко використовувався раніше при АГ. Зараз цей препарат відпускається строго за рецептом.
В даний час моксонідин використовується як для екстреної допомоги при гіпертонічному кризі, так і для планової терапії. Дозування 0,2 мг, 0,4 мг. Максимальна добова доза 0,6 мг/добу.
Засоби, що діють на ЦНС
Якщо АГ викликана тривалим стресом, то застосовують препарати, що діють на ЦНС (седативні препарати (Новопассит, Персен, Валеріана, Пустирник, транквілізатори, снодійні).
Альфа-адреноблокатори
Ці кошти приєднуються до альфа-адренорецепторами і блокують їх для дратівної дії норадреналіну. В результаті АТ знижується.
Застосовуваний представник — Доксазозин (Кардура, Тонокардин) — частіше випускається в дозах 1 мг, 2 мг. Застосовується для купірування нападів і тривалої терапії. Багато препаратів альфа-блокаторів зняті з виробництва.
Чому при артеріальній гіпертензії приймають одразу декілька препаратів
У початковій стадії захворювання лікар призначає один препарат, на підставі деяких досліджень та з урахуванням наявних захворювань у пацієнта. Якщо один препарат неефективний, нерідко додають інші препарати, створюючи комбінацію лікарських препаратів для зниження артеріального тиску, що впливає на різні механізми зниження АТ. Комбінована терапія при рефрактерній (стійкої) артеріальної гіпертензії може поєднувати до 5-6 препаратів!
Препарати підбирають з різних груп. Наприклад:
інгібітор АПФ/сечогінний;
блокатор рецепторів ангіотензину/сечогінний;
інгібітор АПФ/блокатор кальцієвих каналів;
інгібітор АПФ/блокатор кальцієвих каналів/бета-адреноблокатор;
блокатор рецепторів ангіотензину/блокатор кальцієвих каналів/бета-адреноблокатор;
інгібітор АПФ/блокатор кальцієвих каналів/сечогінний і інші комбінації.
Існують комбінації препаратів, які є нераціональними, наприклад: бета-блокатори/блокатори кальцієвих каналів пульсурежающие, бета-блокатори/препарати центральної дії і інші комбінації. Небезпечно займатися самолікуванням!!!
Існують комбіновані препарати, що поєднують в 1 таблетці компоненти речовин з різних груп антигіпертензивних препаратів.
Наприклад:
інгібітор АПФ/сечогінну
Еналаприл/Гідрохлоротіазид (Ко-ренитек, Енап НЛ, Енап Н,
Енап НЛ 20, Рениприл ГТ)
Еналаприл/Індапамід (Энзикс дуо, Энзикс дуо форте)
Лізиноприл/Гідрохлоротіазид (Ирузид, Лизинотон, Литэн Н)
Периндоприл/Індапамід (НолипрелАи НолипрелАфорте)
Хинаприл/Гідрохлоротіазид (Аккузид)
Фозиноприл/Гідрохлоротіазид (Фозикард Н)
блокатор рецепторів ангіотензину/сечогінну
Лозартан/Гідрохлоротіазид (Гизаар, Лозап плюс, Лориста Н,
Лориста НД)
Эпросартан/Гідрохлоротіазид (Теветен плюс)
Валсартан/Гідрохлоротіазид (Ко-диован)
Ірбесартан/Гідрохлоротіазид (Ко-апровель)
Кандесартан/Гідрохлоротіазид (Атаканд Плюс)
Телмисартан /ГХТ (Микардис Плюс)
інгібітор АПФ/блокатор кальцієвих каналів
Трандолаприл/Верапаміл (Тарка)
Лізиноприл/Амлодипін (Екватор)
блокатор рецепторів ангіотензину/блокатор кальцієвих каналів
Валсартан/Амлодипін (Эксфорж)
блокатор кальцієвих каналів дигідропіридиновий/бета-блокатор
Фелодипін/метопролол (Логимакс)
бета-блокатор/сечогінний (можна при цукровому діабеті та ожирінні)
Бісопролол/Гідрохлоротіазид (Лодоз, Арител плюс)
Всі препарати випускаються в різних дозуваннях одного та іншого компонента, дози повинен підбирати для хворого лікар.
Досягнення і підтримання цільових рівнів АТ вимагають тривалого лікарського спостереження з регулярним контролем виконання пацієнтом рекомендацій щодо зміни способу життя і дотримання режиму прийому призначених антигіпертензивних засобів, а також корекції терапії залежно від ефективності, безпеки і переносимості лікування. При динамічному спостереженні вирішальне значення мають встановлення особистого контакту між лікарем і хворим, навчання пацієнтів в школах для хворих на АГ, що підвищує прихильність хворого до лікування.
Будьте здорові!